Articoli Recenti
Urologia, interventi mini-invasivi con la robotica. Il Primario Imperatore: Ridotti rischi ed effetti
Asportiamo Tumori a prostata, vescica e reni limitando l’incontinenza e disfunzioni erettili.
Robot da Vinci al Moscati: «Cala la migrazione di pazienti»
Si stanno servendo del robot gli specialisti dell’Urologia, della Chirurgia oncologica e di quella toracica
Avellino.
«L’utilizzo del robot da Vinci sta contribuendo in maniera significativa alla riduzione della migrazione sanitaria». Ad un anno dall’entrata in funzione all’Azienda ospedaliera San Giuseppe Moscati di Avellino della tecnologia che è considerata il top nell’ambito della chirurgia mininvasiva, il Direttore Generale Renato Pizzuti è soddisfatto dei riscontri che sta avendo rispetto a un investimento così importante. «Il da Vinci è la prosecuzione del già intrapreso percorso di potenziamento e di valorizzazione della nostra offerta di sanità pubblica – dice il manager -. Si stanno servendo del robot gli specialisti dell’Urologia, della Chirurgia oncologica e di quella toracica e sono evidenti i benefici pre, intra e post operatori, sia per il paziente che dal punto di vista degli esiti clinici. Così come si sono abbattuti i tempi della degenza e del recupero». In costante aumento i numeri che fanno registrare i professionisti alla console: il direttore dell’Unità operativa di Urologia, Vittorio Imperatore, ha eseguito insieme alla sua équipe circa 90 interventi – tutti per il trattamento di tumori -, tra cui 45 prostatectomie radicali, 18 nefrectomie totali e 11 parziali, 7 cistectomie. «Il robot – sottolinea il primario -, estendendo a interventi complessi i benefici della mininvasività, permette all’operatore una estrema versatilità dei movimenti, consentendogli di raggiungere spazi anatomici difficili da raggiungere con la laparoscopia. Un approccio all’avanguardia per malattie che hanno un crescente impatto sociale. La rapida ripresa del paziente dopo l’intervento e la maggiore preservazione delle prestazioni fisiologiche sono inoltre fattori che incidono molto sulla qualità della vita». La stessa media di circa 10 interventi al mese eseguiti con il da Vinci è riportata anche dall’Unità operativa di Chirurgia Oncologica diretta da Francesco Crafa, con esiti che dimostrano una maggiore radicalità oncologica e una migliore conservazione dei tessuti sani e delle funzionalità degli organi. Tiene il passo la chirurgia toracica, diretta da Rosario Salvi, che ha cominciato a servirsi della nuova tecnologia da pochi mesi
Cit: IlMattino.it
https://www.ilmattino.it/avellino/robot_da_vinci_al_moscati_cala_la_migrazione_di_pazienti-7491332.html
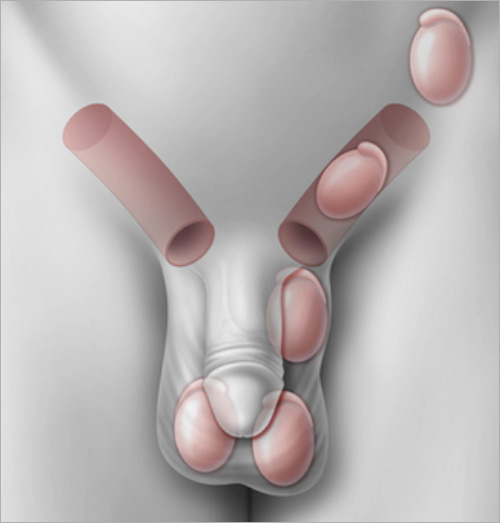
TUMORE DEL RENE – TUMORECTOMIA RENALE EFRECTOMIA RADICALE ROBOT ASSISTITA
Il tumore del rene origina dalla proliferazione incontrollata di cellule di questo organo.
VANTAGGI
La nefrectomia parziale robotica (tumorectomia) è l’asportazione di una parte del rene con il risparmio della parte sana dell’organo.
La maggior parte delle volte l’intervento viene eseguito per neoplasie renali di dimensioni inferiori a 7 cm specie se localizzate al polo renale o in caso di rene unico.
Risparmio del tessuto sano del rene
Visione migliorata ad alta definizione con ingrandimento di 10 volte e visione tridimensionale;
Eliminazione del tremore della mano umana
Ridotte perdite ematiche
Minor danno al tessuto renale
Minor ischemia del rene e minor rischio di insufficienza renale
Minor dolore
Maggior precisione chirurgica
TUMORE DELLA VESCICA – TURB CISTECTOMIA RADICALE ROBOT ASSISTITA
Il tumore della vescica consiste nella trasformazione in senso maligno delle cellule che rivestono la superficie interna della vescica stessa, ovvero l’organo che raccoglie l’urina filtrata dai reni, prima di essere eliminata dal corpo. Spesso il paziente ha perdite di sangue con l’urina.
In caso di tumore superficiale si effettua una resezione con resettore bipolare in anestesia spinale (TURB).
La cistectomia radicale è il trattamento standard del tumore vescicale infiltrante o del tumore superficiale recidivo ad alto rischio di progressione. L’intervento di cistectomia radicale robotica consiste nell’asportazione con l’impiego del robot da Vinci nell’uomo di vescica, prostata, vescicole seminali, dotti deferenti e linfonodi otturatori ed iliaci. Nella donna si asportano invece vescica, utero, annessi, parete anteriore della vagina e linfonodi loco regionali.
L’intervento viene eseguito in anestesia generale. Inizialmente, la cavità addominale viene riempita di anidride carbonica per creare una camera di lavoro per gli strumenti chirurgici robotici. Successivamente, tramite 6 piccole incisioni inferiori ad 1 cm (una a livello ombelicale e 5 a livello addominale), vengono inseriti in cavità peritoneale il trocar ottico e quelli operativi, attraverso cui verranno inseriti gli strumenti operatori.
L’intervento di cistectomia radicale viene eseguito in 2-5 ore.
La precisione e l’accuratezza degli strumenti robotici hanno reso la convalescenza post operatoria molto meno dolorosa di quella in chirurgia tradizionale.
Sclerosi del collo vescicale
La sclerosi del collo vescicale o ostruzione primitiva del collo vescicale o sclerosi primitiva del collo vescicale (PBNO: Primary Bladder Neck Obstruction) venne descritta per la prima volta da Marion nel 1933. La malattia è caratterizzata da una inadeguata distensione della regione del collo vescicale durante la minzione con conseguente ostruzione al deflusso d’urina. Sebbene siano state avanzate diverse ipotesi, l’esatta eziologia della malattia del collo vescicale resta attualmente ignota. La patologia interessa sia il sesso maschile che femminile. La reale prevalenza del disturbo è sconosciuta. In alcune casistiche viene riportata una prevalenza del 50% nei soggetti maschi di età inferiore ai 50 anni con sintomi ostruttivi del basso tratto urinario. Nella pratica clinica tale patologia è spesso sottostimata. I sintomi clinici includono: attesa pre-minzionale, mitto intermittente, di ridotta portata, urgenza minzionale, aumentata frequenza minzionale diurna e notturna. La storia naturale è poco nota. La terapia può prevedere, in base alle caratteristiche cliniche del paziente: un atteggiamento conservativo mediante vigile attesa, una terapia farmacologica o un intervento chirurgico di incisione endoscopica del collo.
Vescica iperattiva
La vescica iperattiva costituisce una sindrome clinica caratterizzata da urgenza minzionale con o senza incontinenza da urgenza spesso associata ad aumentata frequenza minzionale diurna e notturna. La diagnosi di vescica iperattiva impone l’esclusione di patologie che possono mimare tali sintomi: infezione delle vie urinarie, poliuria, neoplasie vescicali, calcolosi vescicali, malattie neurologiche. L’eziologia della sindrome della vescica iperattiva è multifattoriale e coinvolge spesso disturbi a livello dei neurotrasmettitori locali. La prevalenza è elevata nella popolazione generale ( circa 16% della popolazione) con una distribuzione sovrapponibile tra i due sessi. Il numero di persone che chiedono aiuto è tuttavia scarso. La diagnosi è clinica e mira soprattutto ad escludere tutte le possibili patologie causa dei sintomi descritti. La terapia può prevedere un approccio conservativo ( terapia comportamentale), un approccio farmacologico o un approccio chirurgico nei casi resistenti alla terapia medica ( iniezione intravescicale di farmaci ad azione miorilassante, impianto di neuro modulatore sacrale).
Infertilita'
L’Organizzazione Mondiale della Sanità definisce l’infertilità come l’incapacità da parte di una coppia sessualmente attiva di ottenere una gravidanza nell’arco di un anno di rapporti sessuali non protetti. Circa il 15% delle coppie non riescono ad ottenere una gravidanza entro 1 anno. Circa il 50% delle coppie infertili è possibile riscontrare un fattore eziologico maschile. Le principali cause maschili di infertilità di coppia sono rappresentate da: varicocele, criptorchidismo, anticorpi anti-spermatozoi, neoplasie testicolari, ipogonadismo , ostruzione delle vie seminali, disturbi dell’erezione e dell’eiaculazione. La diagnosi eziologica di infertilità maschile prevede l’esecuzione di una accurata anamnesi e di un attento esame obiettivo da parte di uno specialista uro-andrologo. Possono essere prescritte indagini laboratoristiche e strumentali . L’esame del liquido seminale costituisce l’indagine iniziale imprescindibile da effettuare. I parametri di riferimento che definiscono la normalità del liquido seminale sono definiti dall’Organizzazione Mondiale della Sanità. Ulteriori indagini di pertinenza andrologica sono raccomandate in caso di anomalia di almeno due esami del liquido seminale. Le ulteriori indagini andrologiche comprendono: dosaggi ormonali, ecografia testicolare e dei vasi spermatici, indagini microbiologiche e genetiche. In casi selezionati può essere necessario effettuare una biopsia testicolare. In circa il 45% dei pazienti con anomalie del liquido seminale non è possibile stabilire una causa di infertilità ( infertilità idiopatica). La terapia dipende dalla eziologia e può comprendere approcci medici o chirurgici a seconda dei casi.
Criptorchidismo
Si definisce criptorchidismo la mancata discesa di uno o di entrambi i testicoli nel sacco scrotale. Tale patologia si associa talvolta ad altre anomalie congenite talvolta nel contesto di sindromi mal formative. Il testicolo criptorchide può localizzarsi in un punto qualsiasi del tragitto che il testicolo normalmente compie dal polo inferiore del rene allo scroto attraversando il canale inguinale. Gran parte dei testicoli criptorchidi discende spontaneamente nello scroto entro il primo anno di vita. Il criptorchidismo può associarsi ad una alterazione del funzionamento del testicolo sia in termini di produzione degli spermatozoi che di riproduzione cellulare con tendenza allo sviluppo di tumori maligni. La mancata discesa al termine del primo anno di vita è da considerarsi patologica e richiede l’intervento chirurgico di orchidopessi.
Carcinoma del pene
Il carcinoma del pene costituisce una patologia tumorale maligna poco frequente nei paesi occidentali ( meno di 1 caso ogni 100.000 maschi in Europa). I principali fattori di rischio sono rappresentati da: presenza di fimosi, malattie infiammatorie croniche del pene ( balanopostiti infettive o lichen ), fumo di sigaretta, infezione da HPV. La diagnosi è imprescindibile da un accurato esame obiettivo, soprattutto nei pazienti che presentano fattori di rischio. L’urologo prescriverà eventuali indagini radiologiche mirate , esami citologici o istologici mediante biopsia. Lesioni eritematose ( macchie rosse) a carico del pene che persistono malgrado terapie locali devono essere considerate a rischio. La terapia prevede livelli di aggressività crescenti in funzione del grado e dello stadio della malattia tumorale. Nelle forme superficiali iniziali è possibile effettuare una terapia conservativa mediante impiego di farmaci topici o trattamenti laser. Nelle forme più aggressive è necessario un intervento di amputazione peniena parziale o totale.
Uretriti
L’uretrite rappresenta un processo infiammatorio a carico dell’uretra. L’eziologia principale è rappresentata dalle infezioni di origine batterica e/o virale. Le manifestazioni cliniche includono: secrezione uretrale, uretrorragia, disuria. La diagnosi è clinica e prevede l’esecuzione di indagini microbiologiche ( esame a fresco del secreto uretrale, tamponi uretrali, esame delle urine). La terapia prevede la somministrazione di antibiotici. Tra le possibili sequele va ricordata la stenosi uretrale.